
Herr Dr.med. Holger Groß Facharzt fur Orthopädie und Sportmedizin, Schulter- und Kniechirurgie, Ambulante Operationen
Allg. Sprechstunde: +49.6831.3100 +49.6831.5031792 info@dr-gross.de
In Deutschland leiden etwa 12% aller Menschen gelegentlich oder dauernd an Schulterschmerzen. Wie einschränkend solche Beschwerden sind, kann meist nur der richtig einschätzen, der selbst davon betroffen ist. Diagnosen wie Kalkschulter oder Impingement sind Volkskrankheiten.
Die große Bewegungsfreiheit der Hand, die wir zum „Begreifen“ unserer Umwelt einsetzen können, beruht auf einem komplexen Aufbau des Schultergelenkes. Nur wenn das Schultergelenk gut funktioniert, können wir mühelos an Gegenstände gelangen, die sich vor, neben, hinter, unter oder über uns befinden.
Der komplexe Aufbau der Schulter und die sich schnell verändernde Erkenntnisse zu Erkrankungen und Therapie sind eine Herausforderung für jeden Arzt. Bei keinem anderen Gelenk haben sich in den letzten Jahren die Erkenntnisse über anatomische und funktionelle Zusammenhänge so sehr gewandelt wie an der Schulter. Viele Erkrankungen an der Schulter werden heutzutage vollständig anders gesehen als noch vor wenigen Jahren.
Diese neuen Erkenntnisse sind es auch, die uns zeigen, dass eine frühzeitige Diagnosestellung mit entsprechender Therapie unumgänglich ist, um Verschlechterungen oder schwere Folgeerkrankungen wie Sehnenrisse zu verhindern.
Gerade die frühzeitige Diagnosestellung durch den Fachmann ermöglicht oftmals noch eine Therapie ohne die Notwendigkeit aufwendiger operativer Eingriffe.
 Das Schulterzentrum Saar, das von unserer Praxis aufgebaut wurde, hat das Ziel durch Kooperation von Ärzten verschiedener Fachrichtungen wie z.B. Orthopäden, Radiologen und Neurologen sowie Physiotherapeuten eine schnellere Diagnostik und Therapie von Schultererkrankungen zu ermöglichen. Gleichzeitig soll die Kommunikation zwichen den einzelnen Diagnostik- und Therapiepartnern zum Wohle des Patienten verbessert werden.
Das Schulterzentrum Saar, das von unserer Praxis aufgebaut wurde, hat das Ziel durch Kooperation von Ärzten verschiedener Fachrichtungen wie z.B. Orthopäden, Radiologen und Neurologen sowie Physiotherapeuten eine schnellere Diagnostik und Therapie von Schultererkrankungen zu ermöglichen. Gleichzeitig soll die Kommunikation zwichen den einzelnen Diagnostik- und Therapiepartnern zum Wohle des Patienten verbessert werden.
Durch die Kooperation mit anderen namenhaften Spezialisten auf dem Gebiet der Schulterchirurgie, koordiniert das Schulterzentrum Saar die Mit- und Weiterbehandlung unserer Patienten.
Unsere Praxis hat sich bereits seit mehreren Jahren auf die Diagnostik und Behandlung von Schultererkrankungen spezialisiert. Ein enger Kontakt zu den Entwicklern medizinischer Systeme und ein intensiver Austausch mit anderen spezialisierten Kollegen ist notwendig, um jederzeit die neusten Erkenntnisse in die Diagnostik und Behandlung einfließen zu lassen.
Zur speziellen Diagnostik verfügen wir über ein hochauflösendes 14 MHz 3-D Ultraschallgerät und ein Oberflächen EMG. Mit dieser nur in wenigen Zentren verfügbaren Technik können auch komplexe Probleme diagnostiziert werden.
Sollte eine Operation unumgänglich sein, können Sie sich auf unsere grosse Fachkompetenz und operative Erfahrung verlassen. Jährlich werden von uns mehr als 400 operative Eingriffe am Schultergelenk durchgeführt. Um auch komplexe Eingriffe minimalsinvasiv durchzuführen, verfügen wir über eigenes modernes Operationsinstrumentarium für die Schulterchirurgie.
Unseren Patienten bieten wir somit eine spezialisierte Diagnostik und Therapie aus einer Hand.
Wir wissen heute, dass eine gerissene Schultersehne z.B. die Supraspinatussehne nicht von alleine anwachsen kann. Durch den stetigen Muskelzug an der Sehne wird die Sehne immer weiter vom Knochen weggezogen, so dass ein Anwachsen an der ursprüglichen Fixationsstelle unmöglich ist. Dieser stetige Muskelzug führt im Alttag auch dazu, dass die Risse größer werden mit der Zeit. Ähnlich wie bei einer Laufmasche einer Strumpfhose. Ist erst einmal ein Riss der Sehne vorhanden, so schreitet deser unweigerlich mit der Zeit voran!
Eine Heilung dieser Sehnenrisse der Rotatorenmanschette ist möglich. Dies ist aber nur durch einen kleinen operativen Eingriff möglich. Die abgebildete Bilderstrecke erläutert die Refixation einer Supraspinatussehne am Knochen. Dadurch, dass die Sehne mit der Naht fest an ihrer Position gehalten wird, kann sie wieder am Knochen anwachsen.
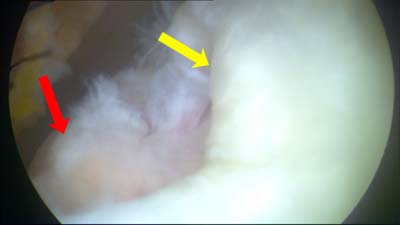 |
Das Bild zeigt eine gerissene Supraspinatussehne. Der gelbe Pfeil markiert das freie Ende der gerissenen Supraspinatussehne. Dieses Ende müsste eigentlich am Knochen fixiert sein und zwar an der mit dem rot Pfeil markierten Stelle. Die Sehne ist gerissen un durch den natürlichen Muskelzug um ca. 1,5 cm weggezogen worden. Ohne eine operative Refixation kann die Sehne nicht an ihrer ursprünglichen Situation anwachsen. | |
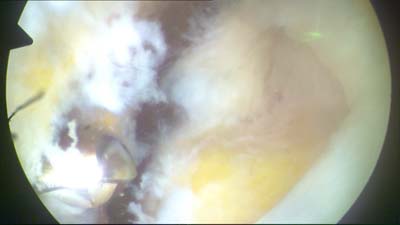 |
Damit die Sehne überhaupt anwachsen oder anheilen kann, muss eine "frische Wunde" geschaffen werden. Ohne diese Wunde ist eine Heilung nicht möglich. Mit einer kleinen motorbetribenen Fräse wird die Knochenberfläche in dem Bereich bearbeitet, an dem die Sehne später wieder anwachsen soll. Im Bild ist dies an der Gelbfärbung zu erkennen. Loses Gewebe wird dabei ebenfalls entfernt. | |
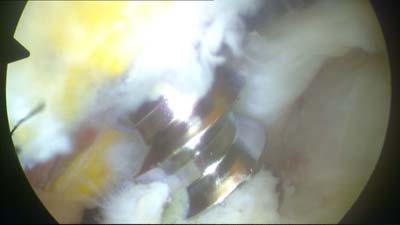 |
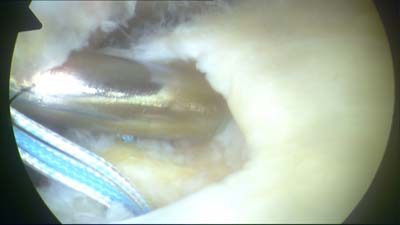
Um die Sehne fest am Knochen zu verankern werden sogenannte Nahtanker eingesetzt. Mit diesen Nahtankern werden Fäden im Knochen verankert mit denen nachfolgend die Sehne wieder fest am Knochen angenäht wird. In unseren Operationen setzen wir ein hoch modernes Nachtankersystem der Fa. Smith & Nephew ein. Den sogenannten Helicoil Nahtanker. Dieser besteht aus einem Schraubgewinde und ist innen hohl. Im Inneren des Ankers sind 2 Fäden unterschiedlicher Farbe befestigt. Um den Anker im Knochen einschrauben zu können muss ein Loch vorgebohrt werden. Im Bild sieht man diesen Bohrer, der gleichzeitig auch ein Gewinde in den Knochen "schneidet". | |
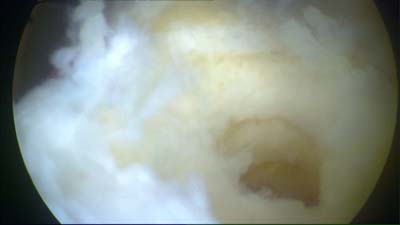 |
Sobald der Gewindescheider einmal komplett versenkt wurde, wird er wieder entfernt. Zurück bleibt ein Loch im Knochen mit einem Gewinde. Auf dem Bild ist dieses loch gut zu erkennen. Auch das Gewinde ist schön zu sehen. | |
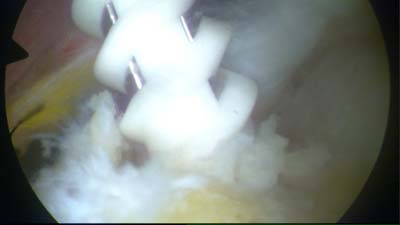 |
Dann wird in das vorgebohrte Loch der Nahtanker platziert. Bei dem Anker im Bild handelt es sich um den sogenannten Helicoil Regenesorb Anker mit einem Durchmesser von 4,75mm. Das Besondere an diesem Anker sit das Material. Es besteht aus einer Art Zucker, welches vom Körper resorbiert wird. Der Anker löst sich so im Körper auf und die ehemalige Stelle, an der sich der anker befand, wird wieder mit Knochen zugebaut. Eine Eigenart des Helicoil Ankers ist die besondere Konstruktion. Anstelle einer massiven Schraube, besteht dieser Anker lediglich aus einer Gewindehelix. um diese überhaupt einschrauben zu können, wird dieser mit einem Setzinstrument geliefert. Im Bild ist das Metall des Setzinstrumentes metallisch durchscheinend am Gewinde zu sehen. | |
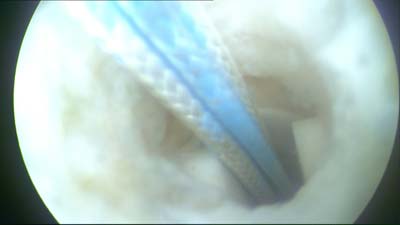 |
Sobald der Anker vollständig eingeschraubt ist, wird das Setzinstrument entfernt, so dass kein Metall im Körper verbleibt, sondern nur das sich auflösende Ankermaterial und die Fäden.Auf dem Bild sieht man wieder das Loch im Knochen. Den eingeschraubten Anker kann man geradeso erkennen. Schön zu sehen sind aber die beiden Fäden. Einer blau, der Andere weiß. | |
 |
Je nach Größe des Rotatorenmanschettenrisses werden ein, zwei oder sogar mehr Anker platziert. In unserem Fall wurde zwei Nahtanker eingesetzt. Der eine ist gut im Vordergrund erkennbar. Der andere ist bei genauem Hinschauen unter dem Metallstab zu erkennen. | |
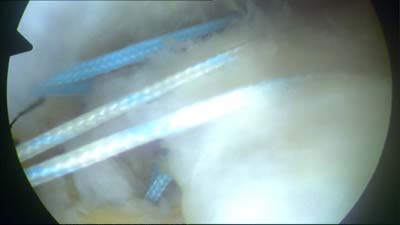 |
Die Fäden werden dann von unten durch die Sehne gezogen. Zum Einsatz kommen dabei verschiedene Instrumente. Wir nutzen gerne eine spezielle Nahtzange. Mit dieser wird die Sehne gefasst und der Faden automatisch durch die Sehne gestochen. Ähnlich wie bei einer Nähmaschine. Diese Instrumente sind enorm hilfreich und verkürzen die OP-Zeit gewaltig. Leider sind sie kostspielig und werden deshalb meist nur von spezialisierten Zentren eingesetzt. | |
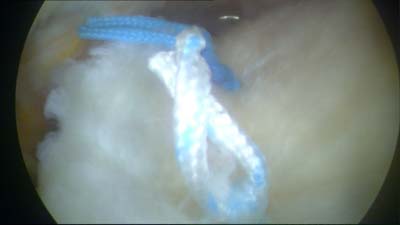 |
Nachdem die einzelnen Fäden vorgelegt sind, werden diese im Gelenk verknotet. Das besondere an dieser Technik ist, dass auch das Knoten der Fäden durch die winzigen Schnitte auf der Haut erfolgt. Für den gesamten Eingriff waren in diesem Fall 5 Schnitte erforderlich alle nicht länger als einen halben Zentimeter. Dies bedeutet ein minimales Operationstrauma für den Patient. Die Haut und der Deltamuskel werden durch diese Art zu operieren extrem geschont. Das Bild zeigt das fertige Ergebnis der Naht. Die Sehne sitzt wieder fest auf dem Knochen auf und kann nun, da sie von den Fäden festgehalten wird, wieder am Knochen anwachsen. Die beiden eingebrachten Nahtanker werden sich in 2 - 3 Jahren vollständig aufgelöst haben. |
Im Gegensatz zu anderen Gelenken gibt es bei der Schulter keine stabilen Bänder oder eine große Pfanne die den Oberarmkopf an seinem Platz festhält. Die Schulter ist ein Gelenk, dass auf eine gute muskuläre Stabilisierung angewiesen ist.
Insbesondere die Rotatorenmanschette hat die Aufgabe durch ein komplexes Zusammenspiel der einzelnen Muskeln den Oberarmkopf mittig in der Pfanne zu halten. Kommt es zu Störungen der Muskeln oder der dazu gehörigen Sehnen fällt diese Stabilisierung weg. Die Folge ist eine Dezentrierung des Humeruskopfes. Durch die Verlagerung des Oberarmkopfes kann dieser z.B. näher zum Schulterdach rücken und den Raum darunter einengen. Eine klassische Impingement Situation.
Häufigster Auslöser eines intrinsischen Impingements sind Schäden an den Sehnen des Supraspinatus Muskels. Eine wichtige Funktion des Supraspiantus ist den Oberarmkopf bei Anheben des Arms nach unten zu drücken und den Raum unter dem Schulterdach damit zu erweitern. Sehnenschäden oder Risse im Bereich der Supraspinatussehne führen dazu, dass der Muskel diese Aufgabe nichtmehr erfüllen kann. In der Folge tritt der Oberarmkopf beim Anheben des Arms nach oben und es kommt zur Einklemmung von Sehnen und Schleimbeutel unter dem Schulterdach. Es kommt zum Impingement.
Wenn eine Therapie geplant wird, ist es extrem wichtig ein intrinschisches Impingement von den anderen Impingementformen zu unterscheiden. Operationen bei denen versucht wird den Raum durch Ausfräsen oder Abtragen von Knochen zu erweitern sind erfolglos und können die Problematik sogar vergrößern. Durch den zusätzlich gewonnen Platz kommt es schnell dazu, dass der Oberarmkopf noch weiter dezentriert, was wiederum ein Impingement auslöst. Zusätzlich kommt es aber auch zu Fehlbelastungen der nichtmehr optimal aufeinander passenden Gelenkflächen mit zusätzlichen Problemen.
Bei einem intrinischen Impingement muss versucht werden den Schaden an Muskel oder Sehne zu beheben. Nur so kann die Stabilität im Gelenk wiederhergestellt werden. Nur dies führt zur Zentrierung des Oberarmkopfes und einem erweiterten Raum unter dem Schulterdach.
Kortison hat sich als Medikament bei der Behandlung oder Unterstützung anderer Behandlungsmethoden diverserer Schultererkrankungen bewährt. Insbesondere bei der Frozen Shoulder oder Schultersteife zeigen Studienergebnisse und auch unserere eigenen Erfahrungen eine duetliche Linderung der Beschwerden.
Injektionen (Spritzen) mit Kortison führen oft zu einer Linderung der Beschwerden. Solche Kortisoninjektionen sind aber nicht ohne Risiko und sollten nur selten erfolgen.
Ein deutlich geringeres Risiko hat die orale (Tabletteneinnahme) Kortisongabe.
Bereits vor einigen Jahren wurde hierzu eine Studie veröffentlicht, die eine Kortisonstufentherapie mit Tabletten zur Behandlung der Frozen Shoulder empfiehlt. Seit Jahren setzen wir dieses Kortisonstufenschema zur Behandlung der Schultersteife ein. Durch die Behandlung erzielen wir fast immer eine erhebliche Besserung der Schmerzen. Insbesondere berichten die Patienten, dass sie nachts wieder schlafen können, was die Lebensqualität erheblich verbessert. Auch wird oft von einer besseren Beweglichkeit berichtet.
Nachdem im Jahr 2018 auf dem San Diego Shoulder Course ebenfalls über den positiven Effekt von Kortison berichtet wurde, haben wir unser bisheriges Schema modifiziert.
Wenn keine Kontraindikationen gegen Kortison vorliegen und bei entsprechendem Leidensdruck der Patienten empfehle ich dieses von mir modifizierte Kortisonstufenschema:
Beginnend mit ca. 0,5 mg pro kg Körpergewicht wird Prednisolon für 5 Tage morgens eingenommen, danach erfolgt alle 5 Tage eine Reduktion der Dosis um 0,125 mg Prednisolon pro kg Körpergewicht.
Verschrieben werden 20 mg Prednisolontabletten, die viertelbar sind. Die einzelnen Dosen müssen auf bzw. abgerundet werden. Am Ende dieses Schemas verabreiche ich eine Dosis von 5 mg Prednisolon für 20 Tage, bevor es vollständig abgesetzt wird.
Ob eine solche Behandlung für Sie in Frage kommt muss durch einen Arzt abgeklärt werden. Insbesondere müssen Kontraidikationen die gegen eine Kortisongabe sprechen abgeklärt werden.
Unter der Schultersteife versteht man ein eigenständiges Krankheitsbild, welches zur Einsteifung des Schultergelenkes führt. Neben dem Begriff Schultersteife gibt es noch eine Vielzahl anderer Begriffe, die weitgehend alle das gleiche Krankheitsbild beschreiben wie z.B. Frozen Shoulder, schmerzhafte Schultersteife, adhäsive Kapselsteife, adhäsive Kapselfibrose und adhäsive Kapsulitis, um nur einige zu nennen. Die Schultersteife ist gekennzeichnet durch eine schmerzhafte zunehmende Bewegungseinschränkung im Schultergelenk.
Für die Patienten ist die Frozen Shoulder eine Erkrankung mit Besorgnis erregenden Auswirkungen. Häufige Episoden mit starken Schmerzen, vor allem bei plötzlichen Bewegungen, und eine oft schnell zunehmender Funktionsverlust der Schulter belasten die Lebensqualität erheblich. Meine tägliche Sprechstunde mit vielen Patienten, die mich zur 2., 3. oder sogar 4. Meinung aufsuchen, dokumentiert die Verzweiflung. Diverse erfolglose, mehr oder minder aggressive, Therapieversuche belasten sehr.
Nachfolgend stelle ich die aktuellen wissenschaftlichen Erkentnisse und die eigenen Erfahrungen aus der Behandlung von mehr als 4.000 Patienten vor.
Die Schultersteife beginnt meist schleichend. Am Anfang bemerken die Patienten lediglich unspezifische Schmerzen bei bestimmten Bewegungen, z.B. das nach Hinten greifen im Auto oder beim Versuch den Arm in einen Jackenärmel zu stecken. Diese werden im Verlauf stärker. Zunächst steht der Schulterschmerz im Vordergrund. Bewegungseinschränkungen werden oftmals noch gar nicht bemerkt. Später kommt die, für die Erkrankung namensgebende, Einsteifung des Schultergelenkes hinzu. Der Ausprägungsgrand kann sehr unterschiedlich sein, niicht selten ist das Gelenk zwischen Oberarmkopf und dem Glenoid (Gelenkpfanne am Schulterblatt) am Ende vollständig eingesteift.
Da jedoch das Schulterblatt beweglich bleibt, können die Betroffenen hierrüber meist einen großen Teil der eigentlichen Einsteifung kompensieren. Sehr störend können die oft auftretenden Nachtschmerzen sein, die erheblich die Lebensqualität einschränken.
Eines der wichtigsten Symptome in der Frühphase der Erkrankung ist der einschießende Schmerz bei plötzlichen Bewegungen.
Für eine Schultersteife gibt es viele Auslöser. Unfälle mit längerer Ruhigstellung des Gelenkes oder auch ein schwerer Verschleiß können zur Einsteifung der Schulter führen.
In der Mehrzahl der Fälle ist die Schultersteife aber "idiopathischer" Natur. Das bedeutet, dass man den eigentlichen Auslöser nicht kennt bzw. keinen ursächlichen Grund für die Einsteifung benennen kann.
Menschen mit Stoffwechselstörungen sind häufiger von einer Schultersteife befallen. Hierzu gehören zum Beispiel der Diabetes mellitus (Zuckererkrankung) oder Patienten mit Schildrüsenerkrankungen und Fettstoffwechselstörungen.
Besonders bei Erkrankungen der Halswirbelsäule wie zum Beispiel dem sogenannten degenerativen Halswirbelsäulensyndrom (ein schmerzhafter Halswirbelsäulenverschleiß), sind Schultersteifen häufiger zu beobachten. Des Weiteren neigen Patienten mit einer Dupuytrenschen Erkrankung der Hände eher zu einer Schultersteife.
Alle schmerzhaften Schultererkrankungen wie die Kalkschulter (Tendinitis calcarea), ein Impingementsyndrom oder Rotatorenmanschettenrisse können durch Schmerzen zu einer Schultersteife führen.
Es gibt aber auch sehr viele Fälle wo gar kein Auslöser oder Zusammenhang mit einer anderen Erkrankung zu finden ist. Der genaue Auslöser ist in all diesen Fällen bis heute unklar.
In den letzten 6 Jahren haben wir mehr als 2000 Patienten mit diesem Krankheitsbild behandelt (Stand 12/2018). Durch diese große Fallzahl sind wir in der Lage eigene wissenschaftliche Untersuchungen zu diesem Krankheutsbild durchzuführen. Im Vergleich zu den vielen anderen Studien, die lediglich Fallzahlen wenigen Hundert überblicken, können wir auf über 2000 Fälle zurückgreifen.
Die statistische Auswertung zu Patientenalter und Geschlecht hat ergeben, dass die Frozen Shoulder vor allem zwischen dem 45 und 60 Lebensjahr auftritt. Frauen sind geringfügig häufiger betroffen als Männer.
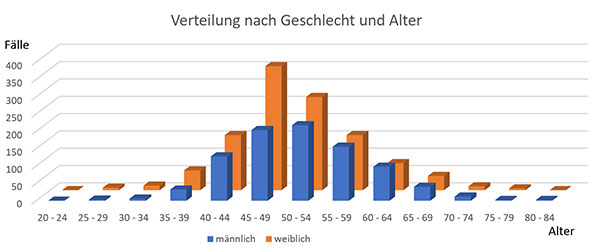
Die Erkrankung der Schultersteife verläuft meist in drei Stadien
In der ersten Phase die Initial oder auch Entzündungsphase genannt wird stehen vor allem zunehmende Schmerzen im Schultergelenk im Vordergrund. Oftmals beginnen die Beschwerden spontan oder festzustellenden Auslöser. Mit zunehmenden Beschwerden treten auch Ruhe und vor allem nächtliche Schmerzen auf.
In der zweiten Phase auch Einsteifungsphase genannt klingen die Beschwerden oftmals wieder langsam ab. Jetzt kommt es zu einer zunehmenden Bewegungseinschränkung im Schultergelenk. Diese wird zu Beginn oftmals gar nicht richtig wahrgenommen, da aufgrund der Beschwerden der Arm noch geschont wird. Aber insbesondere die Außwärtsdrehung und das Abspreizen des Arms sind oftmals bereits erheblich eingeschränkt. Nachfolgend wird auch die Beweglichkeit für die Inndrehung und das nach vorne Heben des Arms schlechter. Da die Einsteifung zunächst gut über Schulterblattbeweglichkeit kompensiert werden kann kommen Patienten nicht selten aufgrund der Schmerzen zum Arzt und haben selbst das fast vollständig eingesteifte Schultergelenk noch nicht richtig wahrgenommen.
In der dritten und letzten Phase kommt es zu einer Besserung der Beweglichkeit. Schmerzen sind in dieser Phase nur geringfügig oder gar nicht mehr vorhanden. Nach und nach kommt die Beweglichkeit im Schultergelenk wieder zurück. Ob jedoch die vollständige Beweglichkeit wie vor Beginn der Erkrankung wieder erreicht wird ist nicht sicher vorherzusagen.
Wie lange die Erkrankung verläuft insbesondere wann das dritte „Heilungsstadium“ erreicht wird ist nicht mit Sicherheit vorherzusagen. Die Krankheitsverläufe sind sehr unterschiedlich. Einige Patienten zeigen bereits nach ca. 1 Jahr nach Beginn der Erkrankung bereits eine deutliche Besserung der Schulterbeweglichkeit. Andere zeigen auch nach 36 Monaten nur eine geringfügigere Besserung der Beweglichkeit.
Der Verlauf der Erkrankung ist natürlich durch eine spezielle Therapie günstig zu beeinflussen und abzukürzen.
Der Gesamtzeitraum, in dem diese zurgenannten Phasen der Schultersteife ablaufen, also Initial- + Einsteifungs- + Auftauphase, ist individuell sehr unterschiedlich. Einzelne Patienten bringen den ganzen Verlauf binnen 12 Monaten hinter sich, eine ganze Reihe von betroffenen Schultersteifepatienten braucht bis zu 36 Monaten.
Bereits im Gespräch mit dem Patienten ergeben sich viele Hinweise für den erfahrenen Arzt auf die Diagnose Schultersteife. Auch die Beobachtung des Patienten wie er sich beim Auskleiden für die weitere Untersuchung bewegt kann schon zur Verdachtsdiagnose Schultersteife führen.
Bei der Untersuchung wird die Einschränkung der Beweglichkeit des Schultergelenkes überprüft. Wichtig ist bei der Untersuchung, dass der Arzt das Schulterblatt am Brustkorb fixiert, um Ausgleichbewegungen und Kompensationsmechanismen ausschaltet. Nur so kann die vollständige Bewegungseinschränkung des Gelenkes zwischen Oberarmkopf und Schulterblatt (Gleno-Humeral-Gelenk)erfasst werden. Um eine Frozen Shoulder von anderen Krankheitsbildern am Schultergelenk abzugrenzen, haben sich bei uns zwei Tests bewährt. Der Inferior-Glide Test und der Sudden-Pain Test.
Bildgebende Verfahren wie Ultraschalluntersuchung der Schulter (Schultersonographie) dienen vor allem dem Ausschluss anderer Ursachen einer Bewegungseinschränkung der Schulter z.B. Infektion oder Riss einer Schultersehne. Unsere Erfahrung hat gezeigt, dass bei der primären oder idiopathischen Schultersteife die Ultraschalluntersuchung oftmals einen nahezu unauffälligen Befund ähnlich eines Gesunden zeigt.
Auch die Röntgenaufnahme, die angefertigt werden sollte, dient vor allem dazu einen fortgeschrittenen Verschleiß oder andere ernstere Erkrankungen auszuschließen. Bei der idiopathischen Schultersteife ist auch diese Aufnahme meist unauffällig.
Nach der Ultraschalluntersuchung durch den erfahrenen Untersucher und der Röntgenaufnahme ist die korrekte Diagnose meist schon gestellt. Durch den Einsatz moderner hochauflösender Ultraschallsysteme kann auf die früher oft Routinemäßig durchgeführte Kernspintomographie oft verzichtet werden. Nur bei zweifelhaften Befunden in den vorherigen Untersuchungen ist die Kernspintomographie zum Ausschluß ernsterer Erkrankungen wie z.B. Knochentumore wichtig. Bei der idiopathischen Schultersteife zeigt auch die Kernspintomographie keine für die Erkrankung beweisbaren Veränderungen.
Die Diagnose wird somit vor allem durch die krankheitstypischen Einschränkungen der Beweglichkeit, der Vorgeschichte und dem weitgehenden Fehlen von Veränderungen in der Bildgebung gestellt.
Auch heute noch ist die Frozen Shoulder eine Erkrankung deren Therapie viele Fragezeichen aufwirft.
Einiges, von dem ich berichte, ist bereits wissenschaftlich gesichert, anderes beruht zugegebenen Maßen auf meiner Expertenmeinung, von mehr als 4.000 behandelten Frozen Shoulder Patienten in den letzten 12 Jahren.
Vor jeder Therapieempfehlung sollte man sich immer vor Augen halten, dass wir eine Stoffwechselerkrankung behandeln und nur sekundär ein dadurch ausgelöstes mechanisches Problem. Die Krankheit selbst ist gutartig und hat eine hervorragende Selbstheilungschance von über 80%, auch wenn es viel Geduld bedarf.
In der Folge gibt es diverse Therapien die keinen Erfolg versprechen oder ein hohes, zum Teil zu hohes, Risiko haben. Nachfolgend eine Liste an Therapien die ich nicht oder nur mit Einschränkungen empfehlen kann:
Es ist nicht bekannt, dass durch die Stosswelle der gestörte Kollagenstoffwechsel normalisiert werden kann. Die während der Behandlung auftretenden Schmerzen können das Krankheitsbild verstärken.
Keine der zuvor genannten Operationen führt zu einer gesteigerten Beweglichkeit der Schulter oder ist in der Lage den gestörten Kollagenstoffwechsel positiv zu beeinflussen.
Bei diesem Verfahren kommt es zu unkontrollierten Verletzungen der Schulter. Knochenbrüche und Sehnenrisse sind häufig dokumentierte Verletzungen und der Erfolg steht aus meiner Sicht nicht in Relation zur Komplikationsrate.
Derzeit sind keine Medikamente bekannt, die diese Erkrankung schnell heilen können. Eine Sonderstellung nimmt das Kortison ein, auf das ich noch eingehen werde.
Das sicher schwierigste und am kontroversesten diskutierten Thema.
Tatsache ist, dass selbst eine intensive Physiotherapie mit mehreren Behandlungseinheiten in der Woche (3-5/Woche) nicht in der Lage ist eine Einsteifung der Schulter aufzuhalten. Ich habe hunderte Patienten gesehen, die monatelang intensiv Physiotherapie bekamen und selbst mit großem Engagement die erlernten Übungen durchführten. Trotzdem kam es zu einer kompletten Einsteifung der Schulter.
Warum ist das so?
Auch bei dieser Therapie wird oft vergessen, dass wir eine Stoffwechselerkrankung behandeln. Die Physiotherapie hat keinen Einfluss auf den gestörten Kollagenstoffwechsel.
Keiner käme auf die Idee andere Stoffwechselerkrankungen wie z.B. eine Schilddrüsenfehlfunktion oder einen Diabetes mit Krankengymnastik heilen zu wollen.
Meine eigene Erfahrung hat gezeigt, dass eine Physiotherapie auch kontraproduktiv seien kann.
Wenn unter der Behandlung durch maximale Dehnung immer wieder Schmerzen ausgelöst werden, kommt es unmittelbar nach der Behandlung zu einer verbesserten Beweglichkeit. Dieser Erfolg ist aber nur kurzfristig. In den folgenden Tragen treten meist vermehrte Schmerzen auf und die Beweglichkeit nimmt noch schneller ab.
Wenn Patientin mir von Behandlungen berichten mit Dehnen bis an die Schmerzgrenze und nahezu unerträglichen Schmerzen während der Behandlung, kann ich nur den Kopf schütteln.
Der in jeder Literatur beschriebene positive Effekt der Physiotherapie beschränkt sich, aus meiner Sicht, auf eine „Wohlfühlbehandlung“.
Die Schulter bzw. besser das Gleno-Humeral-Gelenk (Gelenk zwischen Oberarmkopf und Pfanne) darf nicht isoliert betrachtet werden. Auch wenn nur dieses Gelenk einsteift, werden auch die daneben liegenden Strukturen beeinflusst wie z.B. die Hals- und Brustwirbelsäule und das Schulterblatt mit seiner umspannenden Muskulatur.
Eine gezielte Behandlung dieser Strukturen führt zwar nur geringfügig zur verbesserten Beweglichkeit, kann aber die Lebensqualität verbessern und hat damit einen „Wohlfühlfaktor“. Grundsätzlich gilt es Schmerzen während der Behandlung zu vermeiden.
Wie bereits angeklungen hat Kortison einen positiven Effekt auf das Krankheitsbild.
Injektionen mit Kortison führen oft zu einer Linderung der Beschwerden. Besonders die Injektion direkt in das Gelenk, führt zu einer deutlichen Reduktion. Die Wirkung ist leider oft nur von kurzer Dauer.
Solche Kortisoninjektionen sind aber nicht ohne Risiko und sollten nur selten erfolgen.
Ein geringeres Risiko hat die orale Kortisongabe. Bereits vor einigen Jahren wurde hierzu eine Studie veröffentlicht, die eine Kortisonstufentherapie mit Tabletten empfiehlt.
Seit Jahren setzen wir dieses Kortisonstufenschema zur Behandlung der Schultersteife ein. Die eigenen Erfahrungen damit sind zwiegespalten.
Durch die Behandlung erzielen wir fast immer eine erhebliche Besserung der Schmerzen. Insbesondere berichten die Patienten, dass sie nachts wieder schlafen können, was die Lebensqualität erheblich verbessert. Auch wird oft von einer besseren Beweglichkeit berichtet. Dies scheint dem Phänomen geschuldet zu sein, dass die Bewegung weniger Schmerzen verursacht.
Eigene Untersuchungen nach der Behandlung zeigen nur selten eine objektiv verbesserte Beweglichkeit.
Nachdem im Jahr 2018 auf dem San Diego Shoulder Course ebenfalls über den positiven Effekt von Kortison berichtet wurde, haben wir unser bisheriges Schema modifiziert. Wenn keine Kontraindikationen gegen Kortison vorliegen und bei entsprechendem Leidensdruck der Patienten empfehle ich dieses von mir modifizierte Kortisonstufenschema:
Beginnend mit ca. 0,5 mg pro kg Körpergewicht wird Prednisolon für 5 Tage morgens eingenommen, danach erfolgt alle 5 Tage eine Reduktion der Dosis um 0,125 mg Prednisolon pro kg Körpergewicht.
Verschrieben werden 20mg Prednisolontabletten, die viertelbar sind.
Die einzelnen Dosen müssen auf bzw. abgerundet werden.
Am Ende dieses Schemas verabreiche ich eine Dosis von 5mg Prednisolon für 20 Tage, bevor es vollständig abgesetzt wird.
Dies ergibt für einen Patienten mit einem Körpergewicht von 80 kg folgende Dosierung:
| Kortisonstufenschema modifiziert n. Dr. Groß | ||
| 5 Tage | 40 mg Prednisolon | entspricht 2 Tabl. |
| 5 Tage | 30 mg Prednisolon | entspricht 1 1/2 Tabl. |
| 5 Tage | 20 mg Prednisolon | entspricht 1 Tabl. |
|
5 Tage |
10 mg Prednsisolon | entspricht 1/2 Tabl. |
| 20 Tage | 5 mg Prednisolon | entspricht 1/4 Tabl. |
Wie bereits berichtet, sind die häufig durchgeführten operativen Therapien wie z.B. das Knochenspornabtragen oder Ausfräsen des Schulterdaches nutzlos.
Stattdessen empfehlen die Amerikaner eine Kapsulotomie.
Bei diesem Eingriff im Rahmen einer Arthroskopie wird die Gelenkkapsel im vorderen und unteren Gelenkanteil operativ gelöst und zum Teil auch entfernt. Auch mit diesem Eingriff lässt sich die Stoffwechselstörung nicht ursächlich behandeln. Die veränderte Kapsel wird aber entfernt und dadurch die Schulter wieder beweglich. Es gibt jedoch das Risiko, dass die gestörte Kollagensynthese weiterhin besteht und damit die Schulter wieder einsteift. Des Weiteren ist der operative Eingriff auch nicht frei von Risiken.
In den USA wird diese Operation trotzdem sehr propagiert, auch wenn die Fachleute dort betonen, dass das Krankheitsbild auch mit Geduld von alleine meist ausheilt.
Grund den Eingriff trotzdem zu empfehlen liegt an der Ungeduld der Amerikaner, die durch ein anderes Sozialsystem und den wirtschaftlichen Verlusten den der Einzelne im Krankheitsfall erleidet, zu erklären ist.
Ich, wie auch die meisten meiner Fachkollegen, sind mit dem operativen Eingriff sehr zurückhaltend. Zumal wir nicht garantieren können, dass die Einsteifung nicht nochmals auftritt.
Zusammenfassend besteht die Behandlung vor allem in einer umfassenden Aufklärung des Patienten über die „Harmlosigkeit“ der Erkrankung. Bei fehlenden Kontraindikationen und entsprechendem Leidensdruck empfehle ich die Kortisongabe und nur bei extremen Beschwerden und erfolgloser konservativer Therapie, über einen längeren Zeitraum, die operative Kapsulotomie.
Bei einer Schultergelenksprengung zerreißen die Kapsel und die Bänder des Schultereckgelenks. Das Gelenk zwischen Schlüsselbein und Schulterblatt.
Die Schultereckgelenkverletzungen entsteht typischerweise durch einen direkten Sturz auf die Schulter. Häufigste Ursache sind Unfälle beim Sport. Sehr Häufig tritt die Verletzung beim Mountainbiken, Motocross, Ski- und Snowboard, Kampfsportarten und bei Fußball Tormännern auf.
Das Schultereckgelenk, auch Acromioclaviculargelenk genannt, ist die Verbindung des äußeren Endes des Schlüsselbeins (Clavicula) mit dem Schulterdach (Acromion) des Schulterblatts. Das Schultereckgelenk wird durch eine straffe Gelenkkapsel und einige Bänder stabilisiert. Bei einer Schultergelenksprengung werden die Kapsel und die Bänder des Schultereckgelenks gezerrt oder können sogar vollständig zerreißen.
Nach einem Sturz auf die Schulter hat der Betroffene bei einer Schultergelenksprengung sofort Schmerzen in der Schulter und insbesondere über dem Schultereckgelenk. Diese verstärken sich, wenn der Arm bewegt wird. Meist wird der Arm deshalb in einer typischen Schonhaltung am Körper gehalten. Bei einer Schultergelenksprengung mit Riss der Haltebänder am Gelenk kommt es typischerweise zu einem Hochstand des äußeren Endes des Schlüsselbeins.
 Die Diagnose der Schultergelenksprengung kann oftmals bereits anhand der körperlichen Untersuchung und genauen Befragung gestellt werden. Meist findet sich eine Schwellung und ein exakt lokalisierbarer Druckschmerz über dem Schultereckgelenk.
Die Diagnose der Schultergelenksprengung kann oftmals bereits anhand der körperlichen Untersuchung und genauen Befragung gestellt werden. Meist findet sich eine Schwellung und ein exakt lokalisierbarer Druckschmerz über dem Schultereckgelenk.
Wenn die Bänder teilweise oder vollständig zerrissen sind, liegt eine Fehlstellung des äußeren Schlüsselbeins vor. Dadurch wölbt sich die Haut in diesem Bereich der Schulter nach oben vor. Das nach oben verschobene Schlüsselbein lässt sich durch Druck nach unten bewegen. Der Arzt spricht bei diesem Phänomen von dem sogenannten Klaviertastenphänomen.
Zur sicheren Diagnosestellung und Ausschluss weiterer Verletzungen gehört auch eine Röntgenuntersuchung des Schultergelenks. Bei unklaren Befunden können darüber hinaus Funktionsaufnahmen im Seitenvergleich beider Gelenke angefertigt werden. Der Betroffene hält dabei im Stehen in jeder Hand ein schweres Gewicht. Dann werden beide Schultergelenke geröntgt. Durch den Seitenvergleich des hochstehenden Schlüsselbeins kann der Schweregrad der Verletzung abgeschätzt werden.
Die Schultergelenksprengung wird in unterschiedliche Schweregrade eingeteilt. Derzeit gängige Einteilungen sind die Klassifikation nach Tossy und die etwas Neuere nach Rockwood.
Die Tossy Einteilung hat 3 Grade und die Rockwood Klassifikation 6 Grade wobei die ersten drei Grade bei beiden Klassifikationen identisch sind
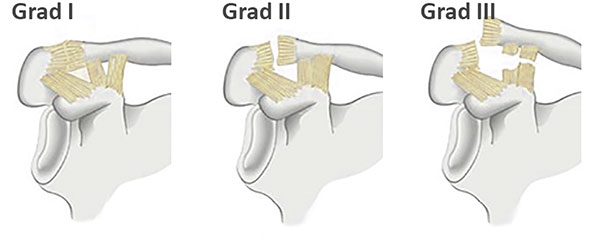
Bei der Einteilung nach Rockwood werden mit den Verletzungsgraden IV-VI Spezialformen der vollständigen Bandzerreißung unterschieden. Es wird zusätzlich unterschieden wohin das äußere Ende des Schlüsselbeins verschoben ist bzw. wie erheblich diese Verschiebund ist.
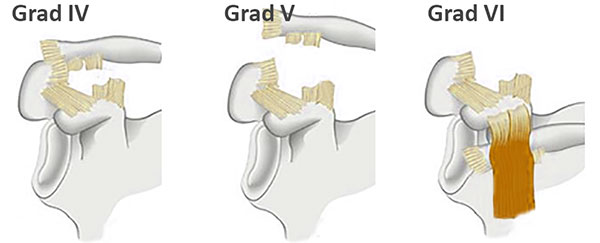
Je nach Schweregrad wird die verletzte Schulter unterschiedlich behandelt.
Die Tossy I und II Verletzung (Rockwood 1 und II) mit Zerrung bzw. nur teilweisem Riss der Bänder wird konservativ, das heißt ohne Operation behandelt. Das Schultergelenk wird kurzfristig ruhig gestellt und das Gelenk gekühlt. Bei leichtem Hochstand des Schlüsselbeins kann auch ein spezieller Verband oder eine Bandage zur Entlastung des Gelenkes angelegt werden. Anschließend erfolgt eine Krankengymnastik.
Bei der Verletzung nach Tossy III wird es kompliziert. Denn ein Tossy III ist nicht gleich einem Tossy III, will heißen: Für die Entscheidung- konservative oder operative Therapie muss die Tossy Klassifikation verlassen werden und die genauere Einteilung nach Rockwood verwandt werden.
Früher wurde bei einer Rockwood III Verletzung, bei der bereits eine vollständige Sprengung mit Zerreissung der Bänder vorliegt immer operiert. Neue Studien zeigen aber, dass die Operation nicht immer ein zufriedenstellendes Ergebnis erzielt. Tatsächlich ist es so, dass bei Analyse der Beschwerden, Funktionfähigkeit und Zufriedenheit der Patienten fast alle Studien keinen Unterschied zwichen operierten zu den konservtiv behandelten Patienten feststellten.
Die Verletzung nach Rockwood IV beschreibt einen Sonderfall, bei dem vor allem eine horizontale Instabilität im Schultereckgelenk besteht. Das Schulterblatt kippt nach vorne weg. Auch diese Verletzung lässt sich konservativ behandeln. Ziel der Behandlung ist eine muskuläre Stabilisation des Schulterblattes. Hierdurch wird verhindert, dass das Schulterblatt nach vorne kippen kann.
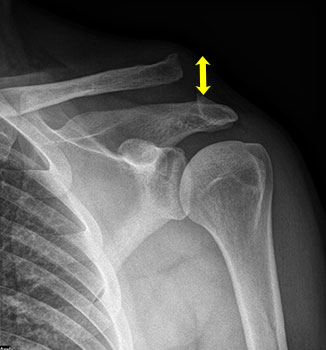 Die Therapie der vollständigen Sprengung des Schultergelenks Typ Rockwood V mit komplett zerrissenen Bändern erfolgt in aller Regel operativ. Nur durch die Operation kann die korrekte Anatomie des Gelenks wiederhergestellt werden. Da bei diesen Patienten nicht nur Kapsel und Bänder zerrisen sind sondern auch die sogenannte deltotrapezoidale Faszie kommt es zu einer ganz erheblichen Instabilität. Die Schulter mit dem Schulterblatt kippt stark nach vorne und das Schlüsselbein steht erheblich nach oben. Durch Zug am Arm lässt sich dieser Effekt meist deutlich verstärken. In diesen Fällen ist eine operative Behanhdlung oft vielversprechender als eine konservative Therapie.
Die Therapie der vollständigen Sprengung des Schultergelenks Typ Rockwood V mit komplett zerrissenen Bändern erfolgt in aller Regel operativ. Nur durch die Operation kann die korrekte Anatomie des Gelenks wiederhergestellt werden. Da bei diesen Patienten nicht nur Kapsel und Bänder zerrisen sind sondern auch die sogenannte deltotrapezoidale Faszie kommt es zu einer ganz erheblichen Instabilität. Die Schulter mit dem Schulterblatt kippt stark nach vorne und das Schlüsselbein steht erheblich nach oben. Durch Zug am Arm lässt sich dieser Effekt meist deutlich verstärken. In diesen Fällen ist eine operative Behanhdlung oft vielversprechender als eine konservative Therapie.
Bei der Operation einer Schultergelenksprengung werden die zerrissenen Bänder genäht und das Schultergelenk vorübergehend geschient. Der Unterschied der diversen Operationsmethoden liegt in dieser Schienung. Sie kann mit Schrauben, Platten, Drähten oder auch mit speziallen Fadensystemen erfolgen. Jedes System hat seine vor bzw. Nachteile. Da Drähte oft brechen, werden diese heute nurnoch selten eingesetzt. Bei den Plattensystemen hat sich die sogenannte Hakenplatte etabliert. Hier wird auf das äußere Ende des Schlüsselbeines eine Platte aufgeschraubt. Die Platte hat einen Haken mit dem sie sich unter dem Acromion "einhakt" hierdurch wird verhindert, dass das äußere Ende des Schlüsselbeins nach oben gehen kann. Der große NAchteil des Verfahren ist, dass die Patienten den Arm über 3-4 Monate nicht über die Horizontale hinaus heben können und die Platte operativ entfernt werden muss.
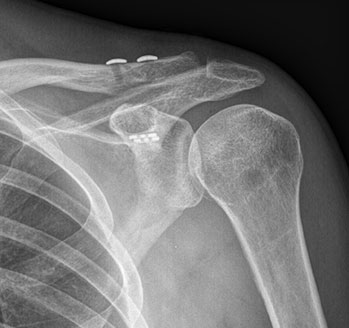 Alternativ zu der Hakenplatte haben sich spezielle Fadensysteme ebenfalls etabliert. Die Operation ist sicher etwas schwieriger als der Einbau einer Hakenplatte, aber in der Hand eines erfahrenen Operateurs sind die Ergebnisse hervorragend. Bei diesem Verfahren wird mit Hilfe eines Zielinstrumentariums eine Bohrung von der Oberseite des Schlüsselbeins bis in den darunter liegenden Knochenvortsatz des Schulterblattes gebohrt.
Alternativ zu der Hakenplatte haben sich spezielle Fadensysteme ebenfalls etabliert. Die Operation ist sicher etwas schwieriger als der Einbau einer Hakenplatte, aber in der Hand eines erfahrenen Operateurs sind die Ergebnisse hervorragend. Bei diesem Verfahren wird mit Hilfe eines Zielinstrumentariums eine Bohrung von der Oberseite des Schlüsselbeins bis in den darunter liegenden Knochenvortsatz des Schulterblattes gebohrt.
Nachfolgend wird eine Art Flaschenzugmechanismus aus Faden hindurchgezogen. Die Fäden werden oben und unten durch kleine Metallknöpfe gehalten. Am Ende der Operation sind nur noch diese Metallknöpfe auf dem Röntgenbild sichtbar. Der große Vorteil dieser Operatin liegt darin, dass der Eingriff arthroskopisch erfolgen kann und die Schulter nicht aufgenschitten werden muss. Des Weiteren ist eine Metallentfernung nicht notwendig.
Für die Dauer von sechs Wochen, bis zur Heilung der Bänder und der Kapsel, wird das Gelenk meist mit einem sogenannt Shoulder-immobilizer ruhig gestellt. Danach wird das Gelenk allmählich mobilisiert und die Muskulatur mithilfe von Krankengymnastik gekräftigt. Sollte eine Hakenplatte eingebaut worden sein muss diese oftmals erfolgt nach 3 - 4 Monaten durch eine zweite Operation entfernt werden.
Die Schultergelenkverletzung ist eine relativ gutartige Verletzung. Nach der Ausheilung haben mehr als 90 Prozent der Betroffenen keine Beschwerden im Alltag und beim Sport. Bei einem kleinen Teil der Betroffenen, insbesondere nach Verletzungen Grad II und Grad III können jedoch Schmerzen oder eine chronische Gelenksinstabilität zurückbleiben. Der Arm ist dann in seiner Funktion eingeschränkt.
Seltene Spätfolge nach einer Schultergelenksprengung ist ein vorzeitiger Verschleiß des Gelenkes, die Schultereckgelenkarthrose

