Schulterzentrum-Saar
Diagnostik von Schulterinstabilitäten: Weichteilverletzungen und knöcherne Läsionen
Die Schulter ist das beweglichste Gelenk des menschlichen Körpers, was sie jedoch anfällig für Instabilitäten macht. Diese Instabilitäten können auf Verletzungen der Weichteile oder knöcherne Defekte zurückzuführen sein, die oft nach einer Luxation oder chronischer Belastung entstehen. Eine präzise Diagnostik ist entscheidend, um die zugrunde liegende Pathologie zu identifizieren und die optimale Behandlungsstrategie festzulegen.
Klassifikation und Grundlagen der Schulterinstabilität
Schulterinstabilitäten können aufgrund von Traumata, Überbeanspruchung oder anatomischen Besonderheiten auftreten. Ein bewährtes System zur Klassifikation ist das FEDS-Klassifikationssystem (Frequency, Etiology, Direction, Severity). Es berücksichtigt die Häufigkeit der Instabilitätsepisoden (solitär, gelegentlich, häufig), ihre Ursache (traumatisch oder atraumatisch), die Richtung der Instabilität (anterior, posterior oder inferior) und den Schweregrad (Subluxation oder vollständige Luxation). Dieses System ermöglicht eine schnelle und effektive Einordnung der Symptomatik, die für die weitere Diagnostik und Therapieplanung wegweisend ist.
| Häufigkeit (Frequency) | Episoden pro Jahr einmalig: 1 Episode gelegentlich: 2-5 Episoden häufig: > 5 Episoden |
| Ätiologie (Etiology) | traumatisch atraumatisch |
| Richtung (Direction) | nach vorne: anterior nach unten: inferior nach hinten: posterior |
| Schweregrad (Severity) | ubluxation Luxation |
Bildgebung: Der Schlüssel zur Diagnostik
Die Wahl der richtigen Bildgebung ist essenziell für die Beurteilung von Schulterinstabilitäten!
Ein einfaches Röntgenbild zur Diagnostik der Pathologien, die bei einer Luxation auftreten oder eine chronische Instabilität auslösen, reicht definitiv nicht aus! Die Kernspintomographie (MRT) bietet hervorragende Möglichkeiten, Weichteilschäden zu visualisieren und hat sich als Goldstandard etabliert.
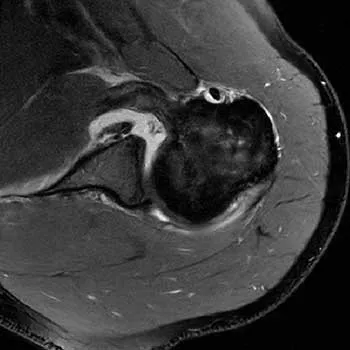
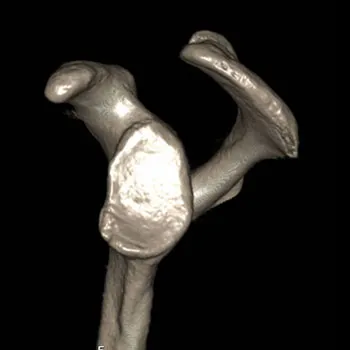
Da neben Weichteilverletzungen auch knöcherne Läsionen verantwortlich für eine Instabilität sind, ist häufig auch eine Computertomographie (CT) empfehlenswert. Für die Darstellung knöcherner Defekte ist die Computertomographie mit 3D-Rekonstruktionen der Standard. Die 3-D Rekonstruktion ermöglicht es durch Subtraktion des Humeruskopfes die Glenoidfläche darzustellen um auch selbst geringe Knochenverluste darzustellen. Des Weiteren lässt sich auch eine Hill-Sachs Delle optimal darstellen und vermessen.
Neuere MRT-Techniken mit 3D-Sequenzen bieten vielversprechende Alternativen, insbesondere bei Patienten, die einer Strahlenbelastung durch CT ausgesetzt wären. Zusätzlich kann die Ultraschalldiagnostik für dynamische Tests und zur Beurteilung der Rotatorenmanschette genutzt werden.
Weichteilverletzungen als Ursache der Schulterinstabilität
Die Weichteile der Schulter umfassen das Labrum, die Kapsel, die glenohumeralen Bänder und die Rotatorenmanschette. Verletzungen in diesen Strukturen führen oft zu Instabilitäten, insbesondere nach einem Trauma.
Labrum- und Kapselverletzungen sind häufige Befunde bei Patienten mit anteriore Instabilität. Eine typische Verletzung ist die Bankart-Läsion, bei der das anteroinferiore (vorne-unten) Labrum vom Glenoid (Gelenkpfanne) abreißt. Diese Läsion tritt oft nach einer Erstluxation auf.

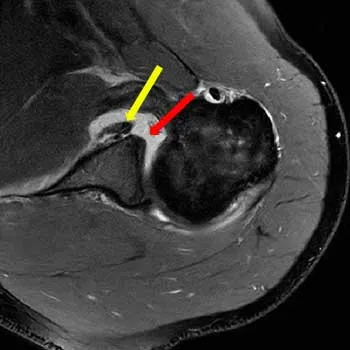
Eine weitere häufige Pathologie ist die SLAP-Läsion (Superior Labrum Anterior to Posterior), die vor allem bei Überkopf-Sportlern wie Volleyball- oder Tennisspielern vorkommt. Die Diagnostik erfolgt primär über die Magnetresonanztomographie (MRT) mit Kontrastmittel, die hochauflösende Bilder der Weichteilstrukturen liefert. In Zweifelsfällen oder zur Operationsplanung kann eine diagnostische Arthroskopie notwendig sein.
Dynamische Stabilitätsstörungen betreffen häufig die Rotatorenmanschette. Diese Muskeln sind entscheidend für die aktive Stabilisierung des Gelenks. Chronische Schäden in der Rotatorenmanschette, wie sie bei älteren Patienten häufiger vorkommen, können ebenfalls zu Instabilitäten beitragen.
Knöcherne Läsionen: Typen und klinische Bedeutung
Knöcherne Defekte, die durch Luxationen oder chronische Belastung entstehen, sind eine häufige Ursache für rezidivierende Schulterinstabilität. Besonders relevant sind Defekte des Glenoids und der Humeruskopf.
Glenoidale Defekte entstehen durch anteroinferiore Luxationen (Auskugelungen nach vorne-unten) bei denen ein Teil des Glenoids abgerieben wird. Solche Defekte verändern die Form der Gelenkpfanne, wodurch die Fähigkeit, den Humeruskopf zu zentrieren, abnimmt. Studien zeigen, dass Defekte von mehr als 20 % der Glenoidbreite zu einer signifikant erhöhten Rezidivrate nach alleiniger Weichteilreparatur führen. Zur genauen Beurteilung ist die Computertomographie (CT) mit 3D-Rekonstruktion der Goldstandard. Das Glenoid-Track-Konzept hilft, das Risiko für erneute Luxationen einzuschätzen, indem bewertet wird, ob der Humeruskopf innerhalb des tragenden Bereichs des Glenoids liegt.
Ein weiteres häufiges Problem ist die Hill-Sachs-Läsion, eine Eindellung im posterolateralen Humeruskopf, die bei einer Luxation entsteht. Diese Läsionen sind besonders problematisch, wenn sie mit einem Glenoiddefekt kombiniert auftreten, da sie die Stabilität des Gelenks weiter verringern. Die genaue Bewertung erfolgt ebenfalls durch CT oder MRT. Eine dynamische Beurteilung während einer Arthroskopie kann helfen, sogenannte "engaging" Läsionen zu identifizieren, bei denen der Defekt beim Bewegen des Arms im Glenoid einrastet.
Moderne Diagnostikkonzepte: On- und Off-Track-Läsionen
Ein zentraler Fortschritt in der Diagnostik von Schulterinstabilitäten ist das On- und Off-Track-Konzept. Dieses Konzept bewertet, ob eine Hill-Sachs-Läsion innerhalb (on-track) oder außerhalb (off-track) des tragenden Bereichs des Glenoids liegt. Off-Track-Läsionen haben ein erhöhtes Risiko, eine erneute Instabilität zu verursachen, und erfordern oft eine spezifische chirurgische Behandlung.
Fazit
Die Diagnostik von Schulterinstabilitäten erfordert eine präzise klinische und bildgebende Evaluation, um Weichteil- und knöcherne Läsionen genau zu charakterisieren. Konzepte wie das Glenoid-Track-Modell und die On- und Off-Track-Einteilung ermöglichen eine präzisere Vorhersage des Rezidivrisikos und eine optimierte Therapieplanung. Mit modernen diagnostischen Ansätzen können individuell angepasste Behandlungen geplant werden, die langfristig die Funktion und Stabilität der Schulter wiederherstellen.








